後天性視床下部性肥満症の新たな診断ガイドラインが発表されました
視床下部性肥満症とは
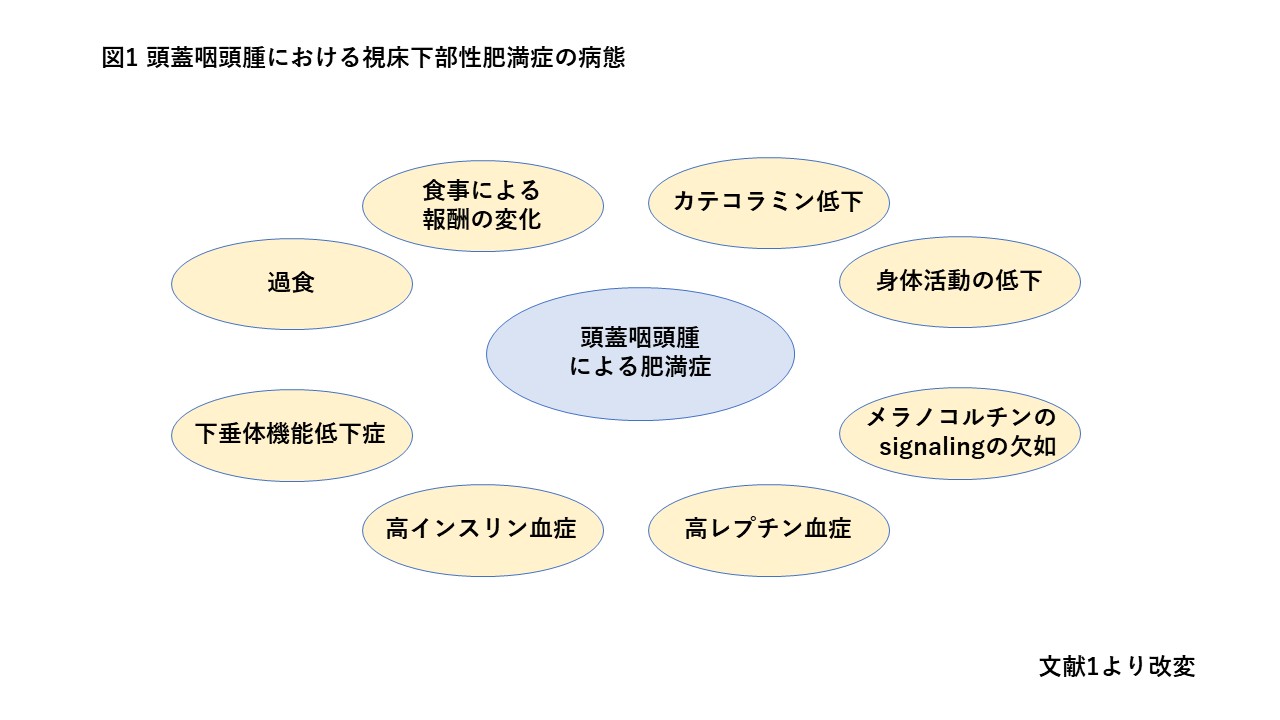
視床下部は、下垂体ホルモン分泌の調節のみならず、食欲、睡眠、体温調節など多様な生理機能を担い、生体の恒常性維持に中心的な役割を果たしています。とくに視床下部腹内側核や弓状核では、グレリンやニューロペプチドYが関与する食欲促進経路と、レプチンやインスリンが関与する食欲抑制経路が相互に作用して、満腹感の調節や体重の維持に寄与します。
視床下部近傍に発生する腫瘍や、その治療により視床下部が障害されると、摂食調節機構の破綻やエネルギーバランスの異常が生じ、肥満を来たします(図1)1)。
このような肥満は難治性であり、睡眠障害や体温調節障害などとともに、患者さんの生活の質(Quality of Life)の低下を招きます。
後天的な視床下部障害の原因として頭蓋咽頭腫やトルコ鞍上部に発生する胚細胞腫瘍などが挙げられますが、なかでも頭蓋咽頭腫が原因の約72%を占めます(年齢中央値27.8歳)2)。
診断ガイドラインの概要
2026年、後天性視床下部性肥満症に関する文献レビューとその解析に基づき、新たな診断基準が提唱されました3)。約90例の頭蓋咽頭腫を対象とした検討では、体重は診断直前から軽度に増加がみられ、診断後または術後12か月以内に顕著となる傾向でした。欧州における多施設研究(対象者年齢中央値10歳)では、視床下部全体に及ぶ広範囲の手術を施行された重症例では術後3年以内に50~80%の体重増加に相当する+Δ3.2 標準偏差スコア[SDS]の体重変化が認められ、腫瘍の視床下部浸潤度が肥満の程度に最も強く関連する因子でした4)。
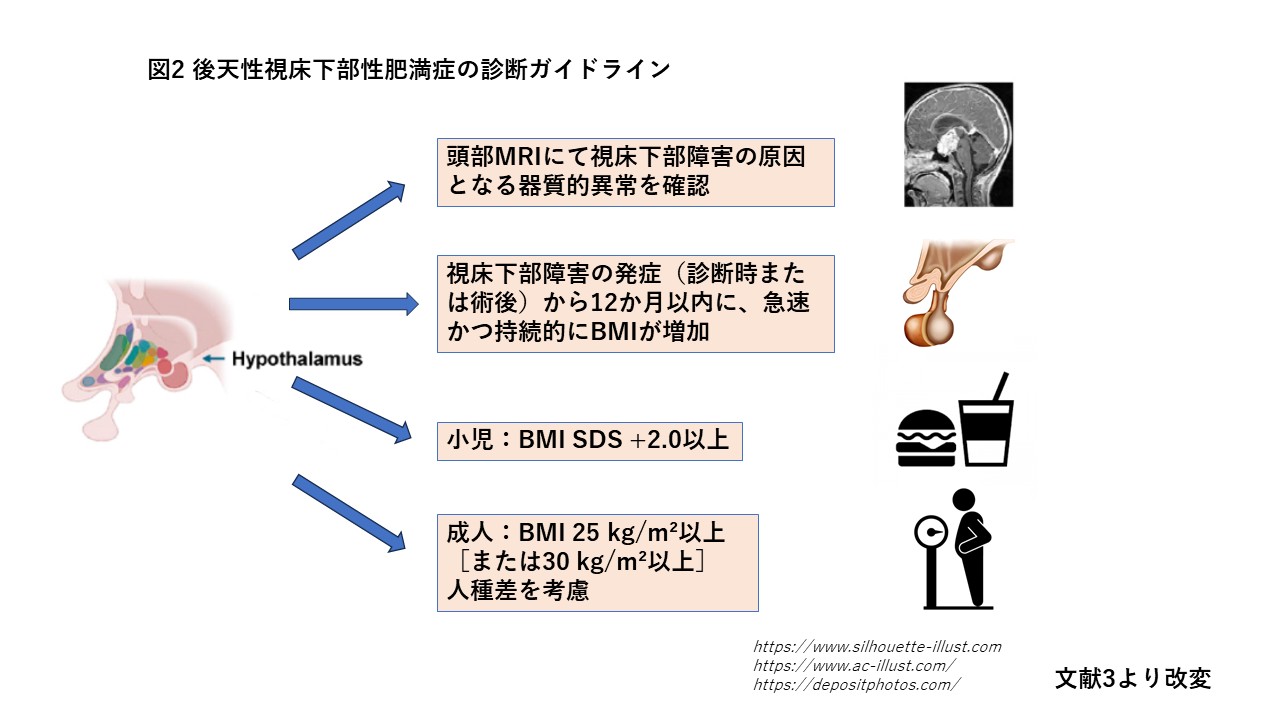
これらの知見を踏まえ、欧州、日本、韓国のエキスパートによるコンセンサス会議により後天性視床下部性肥満症の診断基準として以下の項目が提唱されました(図2)。
a)頭部MRIにて、腫瘍性病変や外傷など視床下部障害の原因となる器質的異常がみられる
b)視床下部障害の発症(診断時または術後)から12か月以内に、急速かつ持続的なBMI (body mass index) の増加を認める(成人:5%以上の増加、小児:BMI 1.0 SDS以上の増加)
c)一定以上の肥満を満たす(小児:BMI SDS +2.0以上、成人:BMI 25[または30]kg/m²以上。人種差を考慮)
これらの共通診断基準の確立により、早期診断と治療介入の促進、さらに統一基準に基づく臨床研究の発展が期待されます。
治療の進歩
視床下部において、Pro-opiomelanocortin(POMC)から産生されるメラノコルチン(MC)は、エネルギーバランス調節に重要な役割を果たします。近年、この受容体の一つであるメラノコルチン4受容体(MC4R)の選択的アゴニストが開発されました5)。本薬剤は視床下部のMC4Rに作用して食欲を抑制し体重減少をもたらすことから、視床下部性肥満症に対する新たな治療選択肢として注目されています。
文献
1. Roth CL. Front Endocrinol (Lausanne) Oct 14: 2: 49, 2011.
2. 2 Rose SR et.al. Obesity (Silver Spring). 26: 1727, 2018
3. Müller HL et.al. Endocr J 73: 341, 2026
4. Müller HL et.al. Eur J Endocrinol 165: 17, 2011
5. Collet T-H et.al. Mol Metab 6: 1321, 2017
福田いずみ(日本医科大学大学院医学系研究科 内分泌代謝・腎臓内科学)